La mycose de l’ongle ou onychomycose touche le plus souvent les ongles des pieds. Elle peut également toucher les ongles des mains. Elle résulte généralement d’une mycose des pieds ou des mains.1 Quels sont les signes d’une mycose de l’ongle ? Quels sont les champignons responsables de cette affection ? Comment la traiter ? Voici tout ce qu’il faut savoir sur la mycose de l’ongle.
Quels sont les symptômes d’une mycose de l’ongle ?1, 2
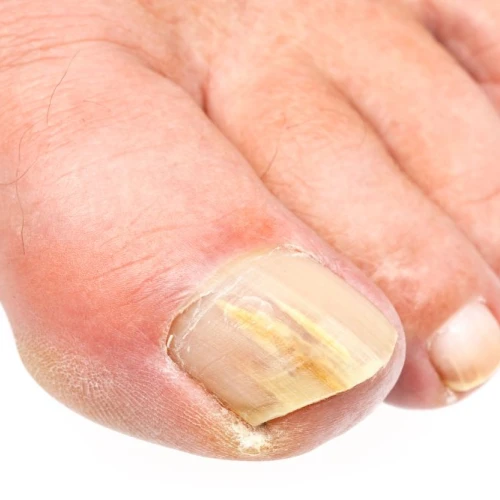
La mycose de l’ongle est une infection fréquente provoquée par des champignons microscopiques. L’atteinte des tissus péri-unguéaux (autour de l’ongle) est le premier symptôme. Ils sont tuméfiés, rouges et douloureux, avec éventuellement l’écoulement d’un liquide clair. L’ongle touché présente sur un bord une tache jaunâtre qui va s’étendre progressivement. Il va alors s’épaissir. La mycose gagne progressivement du terrain pour atteindre la matrice de l’ongle qui se décolore et devient blanchâtre. L’ongle se décolle partiellement. Le diagnostic de la mycose de l’ongle est posé après analyse d’un prélèvement mycologique en laboratoire.
Qu’est-ce qui provoque la mycose de l’ongle ?2
L’onychomycose est due à la présence d’un champignon microscopique. Il en existe trois types :
- Les dermatophytes anthropophiles (Trichophyton rubrum dans 80% des cas ou mentagrophytes dans 20% des cas).
- Des levures du genre candida (candida albicans dans 70% des cas ou candida parapsilosis).
- Des moisissures.
Ces champignons colonisent l’ongle et prolifèrent, ce qui a pour conséquence de fragiliser la tablette unguéale. Cette dernière change de couleur, se déforme et dans certains cas, se détruit.
Quels sont les facteurs de risque ?2
Certains facteurs sont connus pour augmenter le risque de mycose de l’ongle :
- L’âge : 1 personne sur 3 de plus de 60 ans est concernée par une mycose des ongles liée au ralentissement de la vitesse de la pousse des ongles et à la présence de troubles de la circulation sanguine.
- Certaines maladies comme le diabète et le syndrome de cushing notamment. Ces maladies favorisent les infections par des champignons.
- Certaines maladies de peau qui atteignent et fragilisent les ongles (psoriasis, lichen).
- L’immunodépression due à une infection par le VIH, des traitements immunodépresseurs, des chimiothérapies…
- Les troubles de la circulation sanguine.
- Les traumatismes répétés sur les ongles (coups, hématomes).
- L’humidité favorisée par la transpiration excessive, le port permanent de chaussures fermées, le contact avec l’eau ou les aliments (femmes de ménage, professionnels de la restauration…)
- La marche pieds nus sur des sols publics potentiellement contaminés par des champignons (piscines, saunas, salles de sport…).
Comment attrape-t-on une mycose de l’ongle ?1,2
Les dermatophytes sont le plus souvent à l’origine des mycoses des ongles. Ils se transmettent généralement par auto-contamination. Cela signifie que le point de départ est une mycose déjà présente sur une zone de peau proche de l’ongle. Ainsi, les mycoses des ongles sont souvent précédées par une mycose de la peau entre les orteils (“pied d’athlète”).
La contamination par les dermatophytes peut aussi se faire indirectement par la présence de squames de peau parasitée sur le sol ou sur d’autres objets. La marche pieds nus dans des lieux publics (piscines, saunas, vestiaires, salles de sport) est un facteur de risque de contamination.
Les levures du genre candida prolifèrent sous des ongles fragilisés par des contacts prolongés et répétés avec l’eau. Elles touchent plus fréquemment les ongles des mains.
Quant aux moisissures, elles s’attrapent sur des ongles fragilisés après avoir marché pieds nus sur la terre.
Comment soigner une mycose de l’ongle ?2
Avant d’établir tout diagnostic ou d’utiliser tout produit, consultez un professionnel de santé.
Le traitement de la mycose de l’ongle est souvent long et contraignant. Plusieurs options de traitement antifongiques sont possibles, qui peuvent être associées ou non.
Traitements locaux cutanés :
Les traitements locaux antifongiques sont appliqués durant 3 à 6 mois et sont sous forme de vernis. Pour une meilleure efficacité, il est possible d’y ajouter également des crèmes locales qui provoquent une destruction chimique de l’ongle par une association azolé et urée.
Pour éviter la réinfection par les champignons microscopiques présents entre les doigts ou orteil, un traitement local antifongique des espaces interdigitaux peut être nécessaire.
Dans le cas d’atteinte plus importante des ongles (profonde ou multiple) il peut être nécessaire d’associer un traitement oral antifongique sous forme de comprimés.
Certaines solutions, comme les produits Excilor® Traitement de la mycose de l’ongle, sont proposées pour le traitement des mycoses de l’ongle des mains et/ou des pieds. Leur action repose sur un mécanisme physique plutôt que médicamenteux : ces produits modifient le pH de l’ongle et créent un environnement défavorable au développement des champignons. Ces produits contiennent des substances acides capables de pénétrer l'ongle et de permettre un traitement de l'intérieur vers l'extérieur. Généralement plusieurs mois peuvent être nécessaires pour que l’ongle touché retrouve une apparence saine. En moyenne, un ongle de pied pousse de 1,5 mm par mois.
Traitements oraux :
Les traitements locaux ne sont pas toujours suffisants en cas d'atteinte profonde ou multiple des ongles. Un traitement oral antifongique par comprimés est alors prescrit. Ce sont des traitements de longue durée (3 mois si mycose des ongles des mains et 6 mois si mycose des ongles des pieds).
Comment limiter le risque de mycose de l’ongle ?2
Il est possible de réduire le risque de mycose de l’ongle grâce à des gestes simples :
- Évitez le contact avec l’eau et/ou des produits caustiques en portant des gants en coton et en caoutchouc ;
- Portez des chaussures adaptées à la forme de vos pieds et de vos orteils (pas trop serrées) ;
- Limitez le port prolongé de chaussures hermétiques et laissez vos pieds à l’air libre autant que possible ;
Ne marchez pas pieds nus sur les sols publics pour éviter le contact avec des surfaces possiblement contaminées par des champignons.